Patienten, die unter Diabetes mellitus – im Volksmund auch Zuckerkrankheit genannt – leiden, sollten ein besonderes Augenmerk auf die sorgfältige und vor allem tägliche Pflege ihrer Füße legen. Der Grund: Sie entwickeln im Lauf der Erkrankung das diabetische Fußsyndrom (DFS). Dabei bilden sich an den Füßen schmerzlose Wunden, die äußerst schlecht heilen.
Korrekter Nagelschnitt
Ein falscher Nagelschnitt kann die Ursache für eingewachsene Nägel bedeuten. Es drohen schlecht heilende Wunden am Fuß.
Druck- und Reibungsstellen
Bei einem diabetischen Fuß ist es wichtig, zusätzlich Verletzungen sowie Druckstellen zu vermeiden. Wird ein diabetischer Fuß zu spät behandelt, droht häufig die Amputation des Fußes oder zumindest einiger Zehen.
Hornhaut
Übermäßige Hornhautbildung führt zu einem vermehrten Druck auf das Gewebe, sodass feinste Gefäße, die die Haut mit Blut versorgen, einreißen können und sich ein Bluterguss unter der Hornhautschwiele bildet.
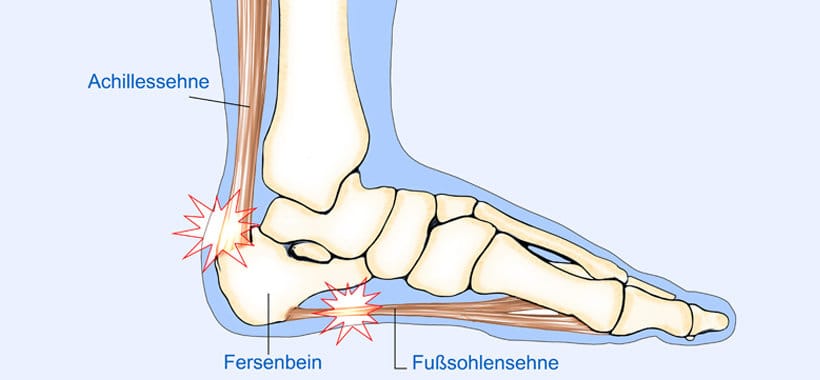
Folgeerkrankung Neuropathie
Eine Neuropathie kann als weitere Folgeerkrankung durch das Fußsyndrom entstehen. Bei Neuropathie handelt es sich um einen Sammelbegriff für verschiedene Erkrankungen der Nerven, wie sie bei etwa 30 Prozent der Diabetiker auftritt. Schäden an den Nerven in Zusammenhang mit dem DFS lassen sich u.a. daran erkennen, dass die Haut an den betroffenen Stellen einen rosigen Ton hat und sich trocken und warm anfühlt. Charakteristische Anzeichen sind außerdem ein Kribbeln, Brennen oder ein Taubheitsgefühl an den Füßen und den Zehen. Sollten sich sogar schon Durchblutungsstörungen eingestellt haben, lassen diese sich ebenfalls an einigen charakteristischen Symptomen erkennen. Dazu gehören beispielsweise Wadenschmerzen oder -krämpfe während des Gehens, die erst nachlassen, wenn die Betroffenen stehen bleiben. Des Weiteren bilden sich Druckstellen, die sich in Form von rötlichen Hautflecken zeigen, die sich nicht einfach wegstreichen lassen. Bleibt das diabetische Fußsyndrom unbehandelt, können die Folgen für die Betroffenen dramatisch sein und sogar eine Amputation von Füßen oder Beinen notwendig machen.
Therapie des DFS
Die Therapie, die bei einem DFS angewendet wird, richtet sich danach, wie schwer die Füße des Patienten bereits geschädigt sind. In jedem Fall ist die fachgerechte Versorgung durch ein Wundbehandlungsteam erforderlich. Diese kann sich über einen äußerst langen Zeitraum erstrecken, weil eben die Wundheilung der Betroffenen gestört ist. Wie sich das behandelnde Team zusammensetzt, hängt vom individuellen Fall ab und kann aus Ärzten ebenso bestehen, wie aus spezialisierten Fachkräften, Podologen und Orthopädietechnikern. Gegebenenfalls ist es außerdem ratsam, wenn die betroffenen DFS-Patienten eine psychosoziale Beratung in Anspruch nehmen.
Vorbeugende Maßnahmen des DFS
Diese unangenehmen Folgen, die mit DFS einhergehen, lassen sich jedoch auch wirkungsvoll vermeiden. Die entsprechenden Maßnahmen sollten aber nicht nur Menschen ergreifen, die an Diabetes leiden, sondern auch jene, die über Durchblutungsstörungen klagen oder nur eine eingeschränkte Empfindung an den Füßen wahrnehmen. Unser Tipp: Tägliche Routine!
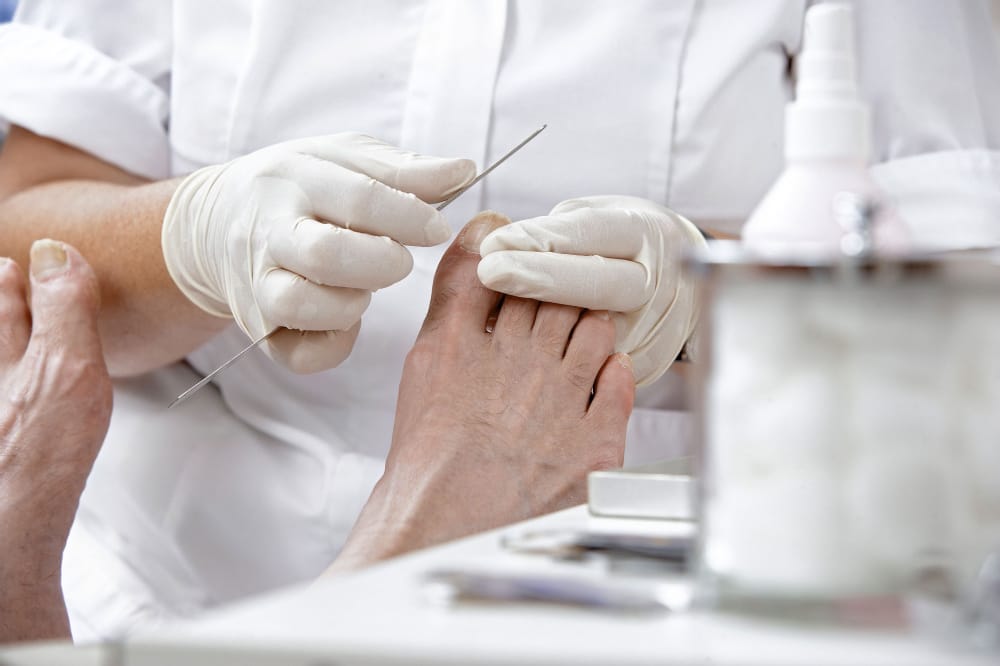
Zunächst sollten die Patienten ihre Füße täglich auf Auffälligkeiten und insbesondere Verletzungen kontrollieren. Natürlich sollten dabei auch die Zwischenräume zwischen den Zehen genau unter die Lupe genommen werden. Stellen die Betroffenen dabei Auffälligkeiten wie Verletzungen, eine Druckstelle sowie Hornhautschwielen fest, sollte ein Arzt zu Rate gezogen werden. Keinesfalls dürfen die Verletzungen jedoch in Eigenregie behandelt werden.
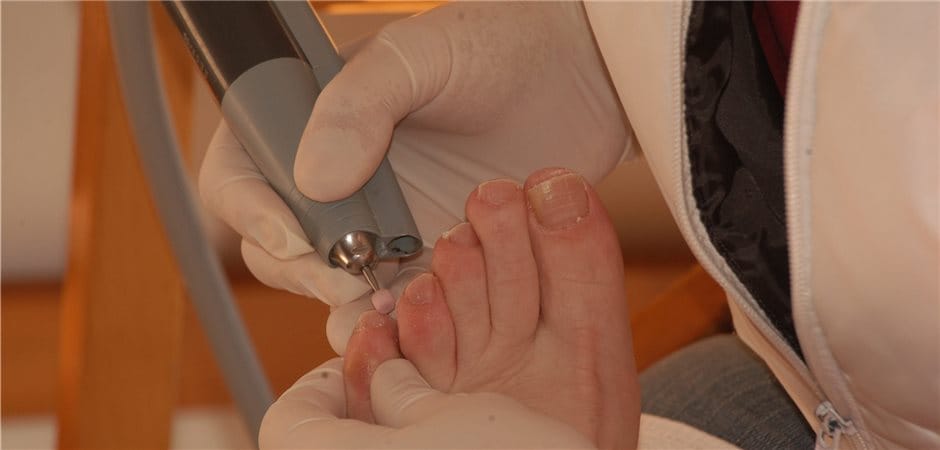
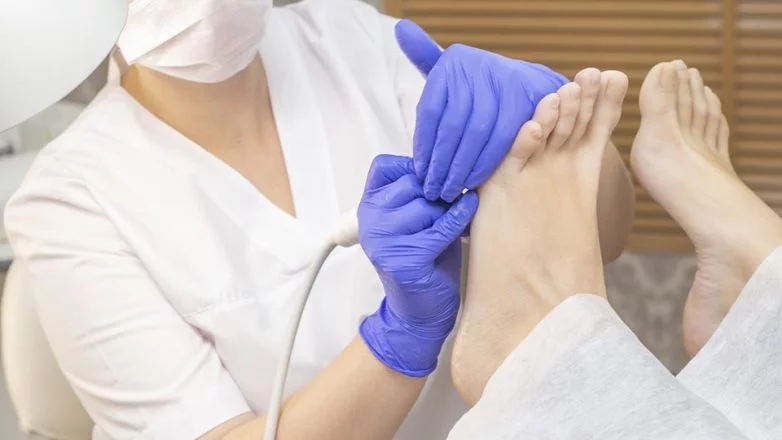
Podologische Komplexbehandlung
Sofern sich das diabetische Fußsyndrom bereits gebildet hat, empfiehlt sich eine podologische Behandlung, um den Zustand nicht weiter zu verschlimmern. Diese hat nämlich nicht nur einen therapeutischen, sondern auch einen präventiven und rehabilitativen Charakter. Im Rahmen der Behandlung führt die Podologin zwei Tätigkeiten aus, nämlich die Abtragung der Hornhaut sowie die Bearbeitung der Nägel. Die podologische Komplexbehandlung, die ärztlich verordnet werden kann, ist an einige Voraussetzungen gebunden. So müssen die Veränderungen am Fuß die Folge von Diabetes Mellitus sein. Eine weitere Voraussetzung besteht darin, dass der Betroffene bereits an Durchblutungs- oder Gefühlsstörungen am Fuß leidet.
Warum zur Podologin?
Entzündungen oder sonstige Hautdefekte darf die kosmetische Fußpflege nämlich nicht behandeln. Darüber hinaus muss der behandelnde Arzt vor jeder Verordnung – ganz gleich, ob es sich um die Erst- oder eine Langzeitverordnung handelt – eine Diagnostik an den Füßen durchführen. Natürlich steht die Podologin den Betroffenen auch mit Rat und Tat zur Seite, beispielsweise wenn es um eine individuelle Beratung zum richtigen Schuhwerk oder orthopädische Hilfsmittel geht. Sprechen Sie mit uns.
Herzliche Grüße
Ihr Team der podologie heringsdorf